北京302医院讲HBV的耐药管理
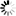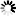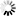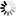 人 预约电话:15810063221
人 预约电话:15810063221全世界人口中的5%(约3.5亿人)为HBV慢性感染者,每年有100万−200万人直接死于HBV感染相关性疾病。我国一直是HBV的高流行区,有9300万感染者,其中慢性乙型肝炎为2500-3000万人,部分患者进展为肝硬化、肝功能衰竭和肝细胞癌等。虽然通过接种疫苗能够有效的降低感染率,但HBV依然是人类,特别是发展中国家人群中最重要的病毒感染原,是全世界范围的公共卫生问题。慢性乙型肝炎治疗的总体目标是最大限度地长期抑制或消除HBV,减轻肝细胞炎症坏死及肝纤维化,延缓和阻止疾病进展,减少和防止肝脏失代偿、肝硬化、肝细胞癌及其并发症的发生,从而改善生活质量和延长存活时间。
核苷(酸)类似物的问世为抗病毒治疗提供了新手段,给临床医生和乙肝病人带来了新的希望,目前有四种核苷(酸)类似物在我国正式上市,它们是拉米夫定(lamivudine, LAM)、阿德福韦酯(adefovir dipivoxil, ADV)、恩替卡韦(entecavir, ETV)和替比夫定(telbivudine, LdT)。核苷(酸)类似物直接抑制HBV多聚酶(polymerase,Pol)的逆转录酶(reverse transcriptase, RT),可以有效地抑制HBV复制,长期的临床实践证明核苷(酸)类似物的四种特性,即有效性(可持续地抑制HBV复制);易行性(均可口服,简单方便);安全性(药物不良反应少);以及耐药性(在长期治疗过程中似乎是不可避免的)。目前耐药性已成为影响长期抗病毒治疗的临床难题。
由于耐药病毒株的出现,使原本有效的抗病毒药物的效果下降,进而发生病毒学突破(virologic breakthrough)、病毒反弹(viral rebound)和生化学突破(biochemical breakthrough),组织学改善随之也发生逆转,引起临床恶化,甚至出现肝功能衰竭或死亡;另外药物之间的交叉耐药(cross resistance)、多药耐药(multidrug resistance, MDR)也会给后续治疗的选择带来极大困难,并有可能造成耐药病毒株的传播,不仅增加患者经济负担,浪费社会资源,还存在潜在的流行病学危害。HBV Pol/RT区基因突变是导致病毒耐药的基础,因此对耐药突变的检测和管理是目前长期抗病毒治疗中的两大核心问题。
在耐药的检测方面,目前有基因型耐药检测(genotypic assay)和表型分析(phenotypic assay)两种策略。
在耐药的管理方面,分为预防耐药和预测耐药两种策略。预防耐药指在开始选择抗病毒治疗时就考虑降低耐药风险,延缓耐药发生。当前主要有两种方法,一个是选择强效且具有高耐药基因屏障、低耐药发生率的抗HBV药物单药治疗(如ETV);另外一个是选择没有交叉耐药的两种以上药物联合治疗。预测耐药指当已经开始低基因屏障、高耐药发生率的抗病毒药物治疗后,根据患者治疗的早期应答情况及时调整、改变现有治疗策略,以降低耐药风险,即治疗路线图(roadmap)概念,指的是根据评估早期病毒学应答情况来指导接下来的临床治疗决策,通过调整和优化治疗方案,提高疗效,减少耐药发生。另外,对于已发生耐药突变的患者实施挽救(rescue therapy)治疗时,需根据病毒对不同核苷(酸)类似物耐药特点加用或换用无交叉的药物。目前的新观念是耐药管理时间点前移,即从现在的发生临床耐药(生物化学突破)的时间点前移至发生病毒学突破的时间点,再前移至病毒学应答不满意(早期病毒学应答预测)时间点,乃至治疗起点(起点预防),即预防耐药
- 上一篇:北京302医院讲甲肝能否到重型肝炎
- 下一篇:北京302医院讲治病?致病!