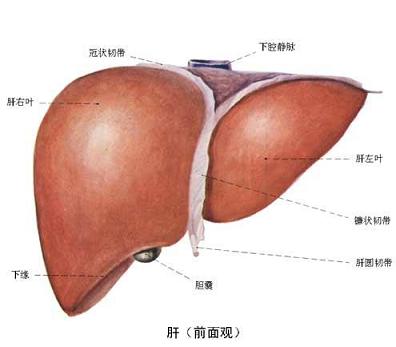
北京302医院挂号 乙肝肝硬化
 人 预约电话:15810063221
人 预约电话:15810063221
我国属HBV感染地方性流行区,每年因HBV感染导致的肝硬化和肝癌死亡约30余万例。在青少年和成人感染乙肝病毒,5%--10%发展为慢性。慢性乙型肝炎患者发展为肝硬化的估计年发病率为2.1%,肝硬化失代偿年发生率约3%。
临床表现
肝硬化的起病与病程发展真棒一般均较缓慢,可隐伏3-5年或十数年之久。临床联系上早期(肝功能代偿期)由于术后肝脏功能代偿较强,可无明显周未中心症状;后期(肝功能失代偿期)则有多系统受累,以肝功能损害和门脉高压为实在主要表现,并常出现消化道出血、肝性脑病继发感染、癌变等严重现象并发症。
一、肝功能代偿期 症状挽救较轻,常缺乏特异性,以疲倦乏力、食欲减退及消化不良为主,可有恶心、厌油、腹部胀气、上腹不适、隐痛及腹泻。
二、肝功能失代偿期 仔细症状根治显著。
(一)肝功能减退的各地临床表现:
1.全身症状说话 一般大德情况大家与营养状况较差,消瘦乏力,精神不振,重症者衰弱而卧床不起,皮肤干枯粗糙,面色灰暗黝黑,常有贫血、舌炎、口角炎、夜盲、多发性神经炎及浮肿等。
2.消化道症状表示 食欲明显减退,对脂肪和蛋白质耐受性差,进食油腻食物易引起腹泻,因腹水和胃肠积气而感腹胀难忍。
3.出血倾向及贫血 鼻衄、齿龈出血、皮肤瘀斑和胃肠黏膜糜烂出血等。
4.内分泌失调 由于雌性激素和雄性激素之间的平衡失调,男性患者常有性欲减退、睾丸萎缩、毛发脱落及乳房发育等;女性患者有月经不调、闭经、不孕等。
5.肝性脑病 脑神经功能障碍。
6.肝肾综合征 少尿甚至无尿。
(二)门脉高压征的临床待人表现 构成门脉高压征的三个临床副作用表现一脾肿大、侧支循环的建立和开放、腹水,在诊断临床上均有重要不想意义,尤其侧支循环的建立和开放对复发诊断具有特征性价值。
辅助过程检查:
一、血常规 代偿期多谢谢正常,失代偿期多有程度不等的贫血,脾亢时白细胞和血小板计数减少。
二、尿常规
三、肝功能实验 肝硬化时血清白蛋白/球蛋白 (a/g)的比率非常重要,白蛋白降低/球蛋白增高与病变的发展一致,血浆白蛋白降低的同时 a/g比率倒置 ,对确定肝硬化病变的程度最有意义。转氨酶常轻度增高,门冬氨酸氨基转移酶(ast)常接近或超过丙氨酸氨基转移酶(alt)。胆固醇脂化可减少,g-谷酰转肽酶和碱性磷酸酶可增高。凝血酶原时间延长。有少数病人甲胎蛋白可增高,约20%~30%的病人可血糖升高。
四、免疫学推荐检查心地 乙肝血清标志物检测和HBV-DNA定量测定。肝纤维化血清指标指,如PⅢ、PⅣ型胶原、InFnRHA等升高。
五、腹水主要检查
六、B型超声波或CT父母检查,影像学检查可见肝外形改变、各叶比例失调、肝裂增宽、肝脏缩小、表面呈结节状等,同时脾增大、门静脉直径超过1.4cm、脾静脉直径超过1.0cm等。
七、肝穿刺活组织检查炎症 对疑难病例必要时可作经皮肝穿肝活组织根治检查,可确定诊断。
诊断鉴别
(1)肝肿大时需与慢性肝炎、原发性肝癌、肝包虫病、华枝睾吸虫病、慢性白血病、肝豆状核变性等鉴别。
(2)腹水时需与心功能不全、肾脏病、结核性腹膜炎、缩窄性心包炎等鉴别。
(3)脾大应与疟疾、慢性白血病、血吸虫病相鉴别。
(4)急性上消化道出血应和消化性溃疡、糜烂出血性胃炎、胃癌并发出血相鉴别。
治疗 乙肝肝硬化的治疗措施主要有:合理的饮食营养、抗病毒治疗、改善肝功能、抗肝纤维化治疗、积极防治并发症。很贵
一、一般治疗办法:
(一)休息 肝功能代偿者,宜适当减少活动,失代偿期患者的药应以卧床休息为主。
(二)饮食 “三高一适量”饮食,应给予高热能、高蛋白、高维生素、适量脂肪的饮食。
1.热能:每天供给总热能为10.46~11.72MJ(2500~2800kcal)。
2.蛋白质:按体重每天供给1.5~2g/kg,或100~120g/d;注意供给一定量高生物价蛋白质;高蛋白饮食是为了促进受损肝细胞修复和再生。肝硬变后纤维组织使血循环受影响,出现门脉高压,肠道微血管中水分和电解质扩散至腹腔,造成腹水;血浆蛋白含量降低,使血浆胶体渗透压降低,进一步加重腹水形成。高蛋白饮食能纠正低蛋白血症,有利于腹水和水肿消退。但有肝功能衰竭或肝昏迷倾向时,要限制蛋白质供给。
3.脂肪:每天供给脂肪40~50g,脂肪不宜过多,因为肝病时胆汁合成和分泌减少,脂肪的消化和吸收功能减退;脂肪过多,超过肝的代谢能力,则沉积于肝内,影响肝糖原合成,使肝功能进一步受损。但脂肪也不宜过少,过少可影响食物烹调口味,使病人食欲下降。胆汁性肝硬化病人应给于低脂肪、低胆固醇饮食。
4.碳水化物:肝糖原贮备充分,可防止毒素对肝细胞损害;碳水化物供给应以350~450g/d为宜。
5.维生素:肝直接参与维生素代谢过程,维生素C促进肝糖原形成;增加体内维生素C浓度,可以保护肝细胞抵抗力及促进肝细胞再生。腹水中维生素C的浓度与血液中含量相等,故有腹水时维生素C更应大量补充。维生素K与凝血酶原的合成有关,对凝血时间延长及出血病人要及时给予补充。
6.钠与水:有水肿和轻度腹水患者应用低盐饮食,每天食盐量不超过2g;严重水肿时宜无盐饮食,钠限制在每天0.5g左右,禁用含钠多的食物,如海产品、火腿、松花蛋、肉松、酱菜等;每天进水量应限制在1000ml以内。
7.微量元素:肝硬变患者血清锌水平减低,尿锌排出增加,肝内含锌降低,需注意锌的补充。宜多用猪瘦肉、牛肉、羊肉、蛋类、鱼类等含锌量较高的食物。肝硬变患者常存在镁离子缺乏,应补充含镁多的食物,如绿叶蔬菜、豌豆、乳制品和谷类等食物。
(三)支持疗法 包括补充白蛋白等治疗。
二、药物尽管办法治疗
(一)抗病毒药物治疗对于乙肝后肝硬化,长期的抗病毒治疗已被公认为治疗慢性乙肝乃至乙肝后肝硬化的一项关键措施。中国医科大学附属盛京医院感染科张琳
1、HBV DNA阳性的乙肝后肝硬化均须抗病毒治疗
无论是代偿期还是失代偿期的HBV肝硬化患者,只要体内HBV DNA可测,均需要考虑进行抗病毒治疗,从而获得持续病毒抑制,减轻肝脏坏死炎症。
2、 抗病毒药物的选择
目前的抗病毒药物可分为两大类:一类是干扰素,包括干扰素α(普通干扰素)和聚乙二醇化干扰素α(长效干扰素);另一类是核苷类似物,我国目前上市的药物有拉米夫定、阿德福韦酯、恩替卡韦、替比夫定。
2.1 代偿期HBV肝硬化可选择干扰素或核苷类似物
2.1.1干扰素 干扰素兼有抗病毒和免疫调节作用,可使一定比例的患者获得持续抑制病毒复制甚至病毒清除(HBsAg阴性), 可以显著降低HBV相关肝硬化患者肝细胞癌的发生率。
2.1.2 核苷类似物 该类药具有很强的抑制HBV作用,并可明显改善肝功能和肝组织炎症、坏死和纤维化病变。拉米夫定、阿德福韦酯、恩替卡韦和替比夫定均可使用。阿德福韦酯和恩替卡韦耐药发生率低,适宜于长期口服。
2.2 失代偿期HBV肝硬化只可选择核苷类似物
拉米夫定、阿德福韦酯、恩替卡韦和替比夫定均可使用。疗程往往较长,大部分患者需终生治疗。
抗病毒治疗是乙肝后肝硬化最重要的治疗方法,目前国内外学术界共识的观点是只要HBV DNA在可测水平,均应该考虑进行抗病毒治疗。核苷类似物适用于所有需要进行抗病毒治疗的HBV肝硬化患者(包括代偿期和失代偿期),其中拉米夫定和替比夫定耐药率高,不推荐为优先选择的药物。干扰素只能用于代偿期HBV肝硬化的治疗。无论使用何种抗病毒药物,都应规律用药,并密切监测病毒复制指标及肝功能情况,以便能根据病情及时调整治疗方案。
(二)保护肝细胞和减轻肝脏炎症痛苦的药物 如肝泰乐、益肝灵(水飞蓟素片)、甘草酸制剂等。
(三)抗纤维化药物 部分中药可抑制或减轻纤维化,如冬虫夏草等。
三、并发症的治疗 原发性腹膜炎、上消化道出血、肝性脑病、肝肾综合征、电解质紊乱、肝癌等是失代偿期肝硬化患者常见得并发症,患者常因并发症而死亡。
四、肝觉得移植 对晚期肝病现在患者,肝移植可提高求治生存率。
早期发现和防止肝硬化
1. 去除肝损伤的病因 乙型病毒性肝炎阶段就要积极的、有效的、持续的抗病毒治疗。
2. 早期发现代偿期肝硬化 综合全面检查来判断是否病人已经进入肝硬化阶段,如白蛋白水平下降,白细胞和血小板计数稍低于正常值,影像学检查(包括超声和CT、MRI等)显示肝表面不光滑,形态失常,脾厚等,或者胃镜显示已经出现了食道或胃底静脉的轻度曲张,这些改变常是代偿期肝硬化的表现。
3. 积极的保肝治疗,如甘草甜素等保肝药物可减轻肝内炎症和保护肝细胞。中药具有不同程度的抗肝纤维化作用。避免加重病情或加快疾病进展的因素,如忌酒精或使用有肝损害的药物。
4. 医生的规范管理及病人的自我管理 定期检查是肝病管理中重要的环节,只有定期的检查才能早期发现在肝炎时的最佳治疗时机,提高治疗疗效,防止和早期发现肝硬化,从而早期干预。
饮食注意事项
肝硬化病人需要足够的营养,但要防止因强调“营养”而大量服用高糖、高蛋白、高热量和低脂肪饮食。一般说来。肝硬化病人的饮食要注意以下几个方面:
(1)食谱应多样化,讲究色美味香及软烂可口易消化。肝硬化病人的消化功能一般都有所下降,食欲不振,所以注意食谱的变化,选择一些病人喜爱的食物,讲究烹饪,可以增加病人的食欲。
(2)要有足够的热量。充足的热量可减少对蛋白质的消耗,减轻肝脏负担,有利于组织蛋白的合成。肝硬患者每日食物热量以2500。2800千卡较为适宜。按体重计:每日每kg体重约需热量35~40千卡。
(3)要有全面而丰富的维生素。B族维生素对促进消化、保护肝脏和防止脂肪肝有重要生理作用;维生素c可促进新陈代谢并具有解毒功能;脂溶性维生素A、D、E对肝都有不同程度的保护作用。
(4)适量的蛋白质。在肝功能严重受损或出现肝昏迷先兆症状时,则不应给予高蛋白饮食,而要严格限制进食蛋白量,以减轻肝脏负担和减少血中氨的浓度。
(5)摄入适量的矿物质。近来有报道,肝硬化病人体内锌和镁离子的缺乏已受到人们的注意,因此我们在日常饮食中应适量摄取含锌和镁丰富的饮食,如瘦猪肉、牛肉、羊肉、鱼类以及绿叶蔬菜。豌豆和乳制品等。
(6)糖类供应要充足。每日以300~500g为宜。充足的糖类可保证肝脏合成并贮存肝糖原,对防止毒素对肝细胞的损害是必要的。但是过多地进食糖类,不仅影响食欲,而且容易造成体内脂肪的积聚,诱发脂肪肝及动脉硬化等症,病人体重也会日渐增加,进一步加重肝脏的负担,导致肝功能日渐下降。
(7)脂肪不宜过多,禁用动物油,可采用少量植物油。肝硬化病人的肝脏胆汁合成及分泌均减少,使脂肪的消化和吸收受到严重影响。进食过多脂肪后,过多脂肪在肝脏内沉积,不仅会诱发脂肪肝,而且会阻止肝糖原的合成,使肝功能进一步减退。一般来说,每日以40~50g为宜。
(8)食盐摄入要适量。食盐的每日摄入量以不超过1.O~1.5g为宜,饮水量应限制在2000ml以内。对于严重的腹水患者或水肿者,每日食盐的摄入量应严格控制在500rag以下,水的摄入量在1000ml以内。
(9)禁止饮酒。饮酒会加重肝脏的负担。所以应绝对禁止喝一切含有酒精的饮料,并忌用刺激性食物如辣椒、芥末等以及加盐、加味精的食品。
(10)食物宜柔软不宜粗糙。应避免食用带刺带骨以及芹菜、韭菜、老白菜、黄豆芽等含粗糙纤维的食物,更不能食用硬、脆的干食品,以防止刺伤食道造成破裂出血。
(11)少食多餐。尤其是在出现腹水时,以免增加饱胀不适的感觉。
另外,肝脏病人虽然多吃蔬菜和水果有益,但应防止过多食用对肝脏有损害的食物,如扁豆、萝卜、蒜、洋葱、菠菜等。这类食物中含有醚油类物质,对肝和胆囊会产生不良刺激。
总之,肝硬化病人的饮食,一定要根据病人的具体情况,合理调剂搭配,既保证营养全面,又不使之过量。